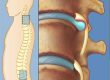
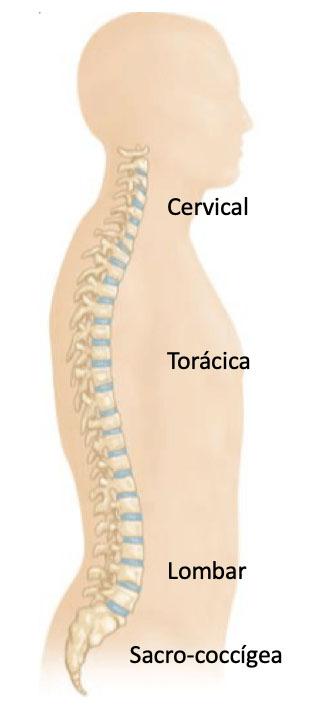
A coluna vertebral é dividida em quatro segmentos: cervical, torácica, lombar e sacro-coccígea. Dentro de cada segmento ainda temos a subdivisão entre as partes ósseas (vértebras) e partes moles (discos, músculos, ligamentos e nervos).
 As vértebras envolvem e protegem os elementos neurológicos (medula espinhal, raízes e nervos). O disco é uma estrutura presente entre as vértebras e possui as funções de amortecimento, mobilidade e estabilização da coluna vertebral.
As vértebras envolvem e protegem os elementos neurológicos (medula espinhal, raízes e nervos). O disco é uma estrutura presente entre as vértebras e possui as funções de amortecimento, mobilidade e estabilização da coluna vertebral.
A coluna cervical fica compreendida entre o crânio e a coluna torácica (o “pescoço”). Ela é formada por 7 vértebras e os discos correspondentes entre cada vértebra.
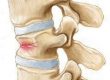
O termo “hérnia” significa que uma estrutura deslocou de sua posição anatômica habitual. Portanto, hérnia de disco cervical nada mais é do que o deslocamento de um disco da coluna cervical.
O disco é formado por duas camadas, uma mais externa rígida e fibrosa (ânulo fibroso) e outra mais interna mais mole e macia (núcleo pulposo). Esse núcleo pulposo é formado principalmente por água e proteínas.
A medida que envelhecemos, o conteúdo de água tende a diminuir (desidratação do disco) e a cama mais externa torna-se mais frágil e propensa a lesões (fissuras e rupturas do ânulo fibroso). Esse conjunto de situações pode determinar o deslocamento do disco (hérnia de disco).
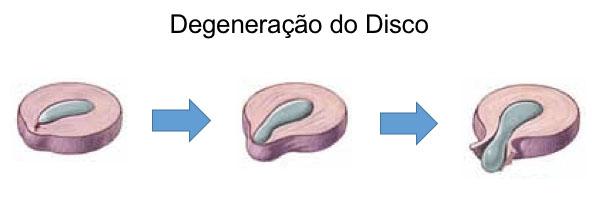
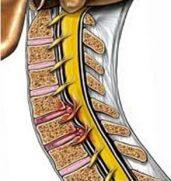
A hérnia de disco cervical pode comprimir as raízes nervosas adjacentes e causar dor, dormências, formigamentos e fraquezas nos membros superiores. Em alguns casos, pode até mesmo comprimir a medula espinhal e determinar alterações de equilíbrio e membros inferiores.
COMO A HÉRNIA DE DISCO CERVICAL É DIAGNOSTICADA?
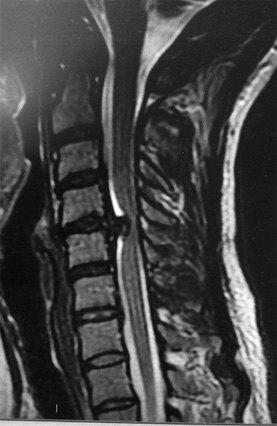 A história clínica e o exame físico completo do paciente são determinantes no diagnóstico da hérnia de disco cervical. Para um diagnóstico preciso, todas as raízes neurológicas devem ser testadas (componente doloroso, sensitivo, motor e reflexos). O exame da marcha também é importante.
A história clínica e o exame físico completo do paciente são determinantes no diagnóstico da hérnia de disco cervical. Para um diagnóstico preciso, todas as raízes neurológicas devem ser testadas (componente doloroso, sensitivo, motor e reflexos). O exame da marcha também é importante.
Os exames de imagem específicos irão confirmar a presença da hérnia de disco cervical, seu tamanho e localização. Diversos exames são disponíveis para cada situação e a melhor prescrição deve ser feita pelo seu médico, de forma individualizada.
Em alguns casos, exames de outras regiões e estudos dos nervos periféricos podem ser solicitados na dúvida diagnóstica.
QUAIS OS TRATAMENTOS CLÍNICOS PARA A HÉRNIA DE DISCO CERVICAL?
É interessante observar, e isso sempre comentamos com os pacientes na consulta, que a maioria das hérnias de disco cervical irão melhorar naturalmente ao longo do tempo. A história natural da hérnia de disco cervical é muito favorável e nosso organismo tende a “reabsorver” a maioria das hérnias com o passar das semanas.
No entanto, o efetivo controle da dor e sintomas é muito importante na fase aguda, pois os sintomas da hérnia de disco cervical podem ser muito limitantes se não tratados clinicamente.
A maioria dos pacientes irá ter resolução completa da hérnia de disco cervical com o tratamento clínico e multidisciplinar.
As opções de tratamento com medicações e reabilitação são bem efetivas no controle dos sintomas até a diminuição da hérnia de disco.
Em uma minoria dos casos de hérnia de disco cervical, pode estar indicado o tratamento cirúrgico, como veremos a seguir.
Saiba mais sobre o Tratamento Clínico para Hérnia de Disco.
QUANDO ESTÁ INDICADA A CIRURGIA PARA A HÉRNIA DE DISCO CERVICAL?
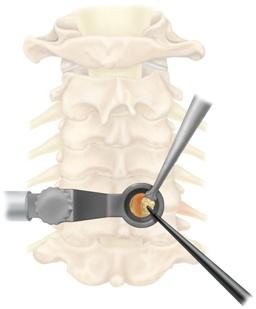 A cirurgia para hérnia de disco cervical tem indicações bem específicas: falha do tratamento conservador por pelo menos 6 a 12 semanas, presença de déficit neurológico progressivo em algum membro, presença de mielopatia (alterações nos reflexos, na marcha, etc) e incontinência urinária/fecal.
A cirurgia para hérnia de disco cervical tem indicações bem específicas: falha do tratamento conservador por pelo menos 6 a 12 semanas, presença de déficit neurológico progressivo em algum membro, presença de mielopatia (alterações nos reflexos, na marcha, etc) e incontinência urinária/fecal.
É importante observar que esses casos são menos frequentes e mais associados com hérnias de disco de maior tamanho ou com estenose do canal medular associada.
QUAIS OS TIPOS DE CIRURGIA PARA HÉRNIA DE DISCO CERVICAL?
O tipo da cirurgia irá depender basicamente da localização da hérnia de disco cervical, experiência e preferência do cirurgião. Basicamente o termo universal para a retirada da hérnia de disco chama-se “discectomia”.
Essa discectomia pode ser realizada por via anterior (parte da frente do pescoço) ou por via posterior (parte de trás do pescoço). Em alguns casos, uma fusão óssea (artrodese) pode ser necessária. Atualmente há uma tendência a serem realizados procedimentos minimamente invasivos quando possíveis.